
Γράφει ο κ. Ιουλιανός Ρώσσης, Ορθοπεδικός – Χειρουργός – Αθλητίατρος
Εξειδικευθείς στην Γερμανία (ATOS – Klinik, Χαϊδελβέργη), σε ειδικό κέντρο Χειρουργικής του Γόνατος, Ποδός και Ώμου.
Το κότσι αποτελεί συχνή παραμόρφωση του ποδός κατά την οποία το μεγάλο δάκτυλο του ποδιού κλίνει προς τα έξω, ενώ το πρώτο μετατάρσιο φέρεται προς τα έσω με προβολή της κεφαλής του προς τα έσω (κότσι). Η πάθηση είναι περισσότερο συχνή σε γυναίκες παρά σε άνδρες (Εικ. 1).
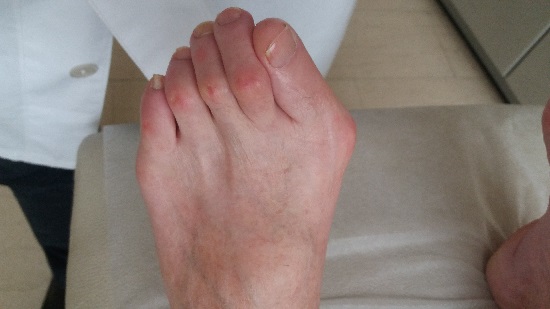 Εικ. 1. Κλασική εικόνα παραμόρφωσης (κότσι) σε προχωρημένο στάδιο
Εικ. 1. Κλασική εικόνα παραμόρφωσης (κότσι) σε προχωρημένο στάδιο
Πως δημιουργείται;
Δεν υπάρχει καμία μοναδική και απόλυτη αιτία και σίγουρα δεν υπάρχει μόνο ένας παράγοντας που την προκαλεί, η αιτιολογία είναι πολυπαραγοντική.
Η κληρονομικότητα παίζει σημαντικό ρόλο, αφού το μεγαλύτερο ποσοστό όσων έχουν κότσι δηλώνουν ότι είχε ένας από τους δύο γονείς τους ενώ πολλές φορές αν ανατρέξουμε στο παρελθόν θα ανακαλύψουμε ότι η γιαγιά ή η θεία μας έπασχαν και αυτές από αυτή την παραμόρφωση. Το εφηβικό κότσι έχει σίγουρα γενετικό υπόβαθρο.
Ωστόσο, το πρόβλημα μπορούν να προκαλέσουν τα ακατάλληλα παπούτσια, πχ. παπούτσια με στενή μύτη, με ψηλά τακούνια, που «σπρώχνουν» το πόδι προς τα εμπρός, με αποτέλεσμα να «στριμώχνονται» τα δάχτυλα στο μπροστινό μέρος του παπουτσιού. Το πρώτο και το πέμπτο δάχτυλο, που βρίσκονται στις άκρες, πιέζονται και επομένως το μπροστινό μέρος του ποδιού παίρνει μια σφηνοειδή μορφή.
Μετά τη μέση ηλικία, το τακούνι σε συνδυασμό με την αύξηση του βάρους στις γυναίκες, προκαλεί διάσταση των κεφαλών των μεταταρσίων και διεύρυνση του περιφερικού τμήματος του ποδιού (πτώση μεταταρσίων). Έτσι, το μεγάλο δάχτυλο αποκτά μια κλίση προς τα έξω, με αποτέλεσμα να τείνει να ακουμπήσει προς το δεύτερο δάχτυλο.
Ποια ενοχλήματα αναφέρουν οι ασθενείς;
Η παραμόρφωση του μεγάλου δακτύλου, η δυσκολία χρήσης υποδημάτων (κυρίως υποδημάτων που είναι στη μόδα) και λιγότερο ο πόνος, οδηγούν την ασθενή στο ιατρό. Ο πόνος οφείλεται κυρίως στη φλεγμονή η τον ερεθισμό του διογκωμένου σημείου στην έσω πλευρά του δακτύλου (το κότσι). Με το πέρασμα του χρόνου η βάδιση γίνεται δύσκολη και η ανεύρεση κατάλληλων υποδημάτων προβληματική.
Ποια είναι η αντιμετώπιση;
Υπάρχει συντηρητική θεραπεία (δηλ. θεραπεία χωρίς χειρουργείο); Δεν υπάρχει συντηρητική θεραπεία που να μπορεί να αναστρέψει την κατάσταση και να εξαφανίσει το κότσι. Η χρήση ειδικών υποδημάτων, πελμάτων κλπ. μπορεί να κάνει πιο ανακουφιστικό το βάδισμα και ίσως να βοηθήσει στη μη περαιτέρω επιδείνωση.
Συνιστάται κυρίως σε υπερήλικα άτομα που δεν δέχονται η δεν ανέχονται την εγχείρηση. Η τακτική περιποίηση των ποδιών, αφαίρεση κάλων, δινόλουτρα, προστασία της προέχουσας διόγκωσης με ειδικά εξαρτήματα, βοηθούν στην ανακούφιση του ασθενούς. Οι διορθωτικοί νυχτερινοί νάρθηκες δεν φαίνεται να αναστέλλουν σχεδόν καθόλου την εξέλιξη της παραμόρφωσης ενώ τα διαχωριστικά σιλικόνης δεν ευθειάζουν το μεγάλο δάκτυλο και ίσως να βοηθούν ελάχιστα στην μη περαιτέρω επιδείνωση σε συνδυασμό με φαρδύ υπόδημα.
Χειρουργική αντιμετώπιση : Η χειρουργική επέμβαση αποκαθιστά τη φυσιολογική ανατομία και έχει μόνιμο αποτέλεσμα. Βασική προϋπόθεση είναι το χειρουργείο να πραγματοποιείται από έμπειρους και εξειδικευμένους ορθοπεδικούς, δηλαδή ο ιατρός να έχει την απαραίτητη εξειδίκευση και εκπαίδευση στην χειρουργική του ποδιού και της ποδοκνημικής . Πρέπει να σημειωθεί ότι κάθε επέμβαση είναι εξατομικευμένη. Το είδος της επέμβασης εξαρτάται από το στάδιο εξέλιξης του προβλήματος. Δεν υπάρχει μία χειρουργική μέθοδος που να διορθώνει όλα τα πόδια, γιατί όλες οι παραμορφώσεις δεν είναι οι ίδιες. Ο ορθοπεδικός θα πρέπει να γνωρίζει και να εφαρμόζει την μέθοδο που είναι η κατάλληλη για την συγκεκριμένη παραμόρφωση και να συνυπολογίσει όλες τις συνοδές παραμέτρους που μπορεί να συνυπάρχουν εκτός από την παραμόρφωση. Παρεπιμπτώντος θα ήθελα να αναφερθώ σε αυτό το σημείο σε κάποιους μύθους που λέγονται στους ασθενείς από ειδικούς και μη και που έντεχνα δημιουργούν στο κοινό λανθασμένες εντυπώσεις και υψηλές προσδοκίες σχετικά με διάφορες επαναστατικές τεχνικές επεμβάσεις διόρθωσης του βλαισού μεγάλου δακτύλου, οι οποίες στην ουσία δεν ανταποκρίνονται στην πραγματικότητα. Οι παρακάτω διευκρινήσεις αποτελούν επίσημη θέση της Ελληνικής και Ευρωπαϊκής Εταιρείας Άκρου Ποδός και Ποδοκνημικής.
ΜΥΘΟΣ 1 : Το χειρουργείο για το κότσι θα γίνει με Laser. Ο όρος Laser είναι πλήρως αναληθής και παραπειστικός, με σκοπό την εξαπάτηση και την παραπλάνηση των ασθενών πριν την εγχείρηση. Το κότσι δεν μπορεί να διορθωθεί με Laser. Το μοναδικό που μπορεί να γίνει με Laser είναι η τομή του δέρματος όπως γίνεται εδώ και αρκετά χρόνια σε πολλές χειρουργικές ειδικότητες.
ΜΥΘΟΣ 2 : Το χειρουργείο μπορεί να διορθώσει απόλυτα το πρόβλημα του κότσι ανώδυνα μέσα σε 20 λεπτά με διαδερμική τεχνική (μικρές τομές). Η συγκεκριμένη τεχνική εφαρμόσθηκε περιορισμένα στο παρελθόν από μικρό αριθμό ορθοπεδικών ποδιού και πρακτικά εγκαταλείφθηκε , σε όλα τα μεγάλα εξειδικευμένα κέντρα, λόγω του χαμηλού ποσοστού επιτυχίας και των πολλών και ιδιαίτερα δισεπίλυτων επιπλοκών.
ΜΥΘΟΣ 3 : Ο συγκεκριμένος Ιατρός είναι ειδικός για το πόδι…..Για να είναι κάποιος εξειδικευμένος σε κάποιο τομέα της Χειρουργικής – Ορθοπεδικής απαιτεί εκπαίδευση σε εξειδικευμένο κέντρο του εξωτερικού. Εφόσον ολοκληρωθεί η εκπαίδευση ο συγκεκριμένος ιατρός λαμβάνει την αντίστοιχη πιστοποίηση.
ΜΥΘΟΣ 4 : Μετά την εγχείρηση ο πόνος είναι αφόρητος. Ο μύθος αυτός έχει να κάνει με παλαιότερου τύπου χειρουργικές τεχνικές και χειρουργικά υλικά που χρησιμοποιείτο και δεν αναφέρεται από ιατρούς αλλά κυρίως από “φοβισμένους” ασθενείς που επρόκειτο να χειρουργηθούν . Η αλήθεια είναι πως με τα σημερινά δεδομένα ο μετεγχειρητικός πόνος είναι ήπιος, διαρκεί λίγα 24 ώρα και ελέγχεται άριστα με παυσίπονα ή με σύγχρονες τεχνικές τοπικής αναλγησίας.
Με την ευκαιρία αυτή θα ήθελα να αναφερθώ και στη πολυετή προσωπική εμπειρία στο τομέα της χειρουργικής του ποδιού και της ποδοκνημικής. Εκμεταλλεύωντας την δυνατότητα που μας παρέχεται κυρίως στο Νοσοκομείο Ιπποκράτειο Ίδρυμα Αγρινίου (άριστο χειρουργικό εξοπλισμό) αλλά και σε άλλα κέντρα εκτός νομού, εφαρμόζουμε τις πιο σύγχρονες χειρουργικές τεχνικές για την διόρθωση της συγκεκριμένης παραμόρφωσης. Γιατί ο σκοπός είναι όχι απλά το κόψιμο του “κοτσιού”, αλλά:
– Η δημιουργία ενός φυσιολογικού ποδιού
– Η ελαχιστοποίηση του πόνου με ειδικές τεχνικές αναισθησίας
– Η αποφυγή των υποτροπών (δηλαδή να μην επανέλθει η παραμόρφωση)
– Η δυνατότητα χρήσης διάφορων υποδημάτων μετά την ανάρρωση.
Πριν από κάθε χειρουργική επέμβαση, πραγματοποιούμε μια σχολιαστική κλινική εξέταση του ασθενούς (κατάσταση του δέρματος, κινήσεις στις αρθρώσεις, συνοδές παθήσεις κλπ.). Συγχρόνως ζητάμε πλήρη ακτινολογικό έλεγχο με ειδικές ακτινογραφίες. Μελετώντας τις ακτινογραφίες στη συνέχεια κάνουμε διάφορες μετρήσεις. Η διαδικασία αυτή μας δίνει την δυνατότητα να επιλέγουμε την πιο κατάλληλη χειρουργική τεχνική εξατομικεύοντάς την σε κάθε ασθενή.
Σε περιστατικά όπου η παραμόρφωση (κότσι) είναι σε αρχικό προς μετρίου βαθμού εφαρμόζουμε την τεχνική της τενοντο – θυλακοπλαστικής. Στις περιπτώσεις αυτές δεν προβαίνουμε σε οστεοτομίες (κόψιμο του οστού) και δεν χρησιμοποιούμε υλικά οστεοσύνθεσης (βίδες, καρφιά κλπ). Με την συγκεκριμένη τεχνική διορθώνουμε την παραμόρφωση αλλάζοντας τις ισορροπίες των μαλακών μορίων γύρω από το κότσι (ΕΙΚ.2 Α,Β). Σε αυτή τη περίπτωση η ασθενής : 1. Δεν παραμένει στο Νοσοκομείο (γίνεται εξιτήριο την ίδια μέρα), 2. Βαδίζει αμέσως με ειδικό υπόδημα, 3. Μπορεί να φορέσει κανονικό υπόδημα μετά από 15-20 μέρες, 4. Πονάει ελάχιστα μόνο τις 2 πρώτες ημέρες. 5. Η εγχείρηση μπορεί να γίνει με τοπική αναισθησία.
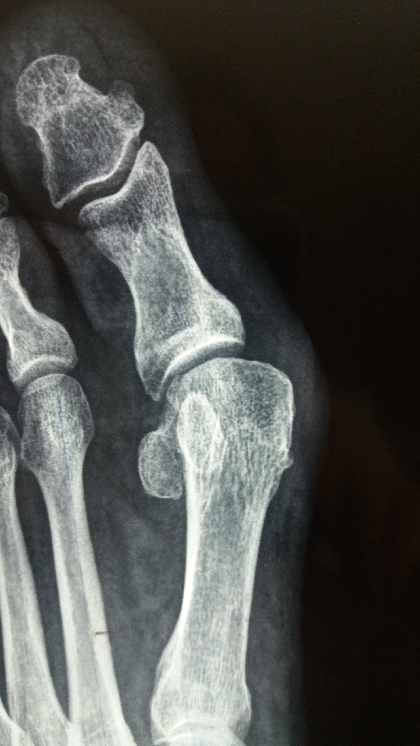
Εικόνα 2Α – Ακτινογραφία πριν το χειρουργείο, ήπια προς μετρίου βαθμού παραμόρφωση
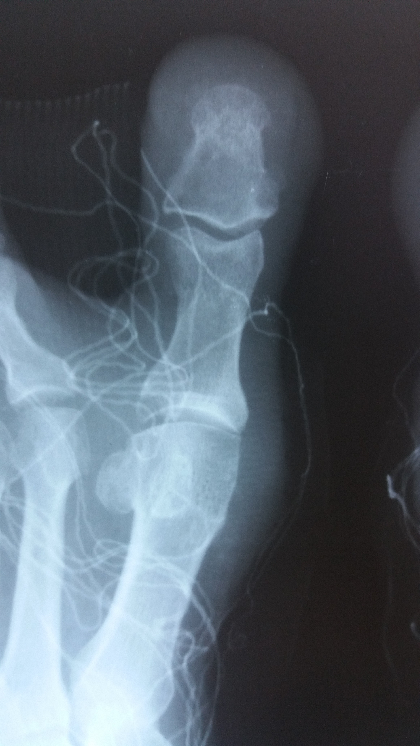
Εικόνα 2Β – Ακτινογραφία μετά το χειρουργείο. Η διόρθωση έγινε χωρίς τομή στο οστό κα χωρίς υλικά (βίδες, βελόνες)
Σε περιστατικά όπου η παραμόρφωση είναι σε προχωρημένο στάδιο εφαρμόζουμε την πιο κατάλληλη χειρουργική τεχνική (ανάλογα με την περίπτωση) όπου οι βασικοί κανόνες είναι : Α. Διάφορες οστεοτομίες και Β. Η χρήση υλικών οστεοσύνθεσης (βίδες, βελόνες κλπ.) σε συνδυασμό με τενοντο – θυλακοπλαστική (ΕΙΚ 3 Α,Β). Σε αυτές τις περιπτώσεις η ασθενής : 1. Παραμένει στο Νοσοκομείο από 12 έως 24 ώρες, 2. Βαδίζει την επόμενη μέρα με το ειδικό υπόδημα, 3. Κανονικό υπόδημα θα φορέσει μετά από 1 μήνα, 4. Ο μετεγχειρητικός πόνος είναι μέτριος, ελέγχεται καλά με απλά παυσίπονα και διαρκεί από 1 έως 3 μέρες, 5. Η εγχείρηση μπορεί να γίνει και με τοπική αναισθησία ωστόσο και από προσωπική εμπειρία, ειδικά σε εξειδικευμένα κέντρα του εξωτερικού προτιμάται η γενική αναισθησία.
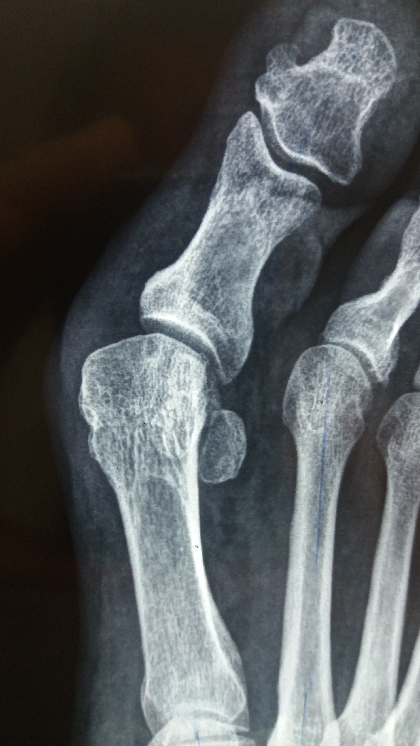
Εικόνα 3Α – Ακτινογραφία πριν το χειρουργείο, προχωρημένη παραμόρφωση
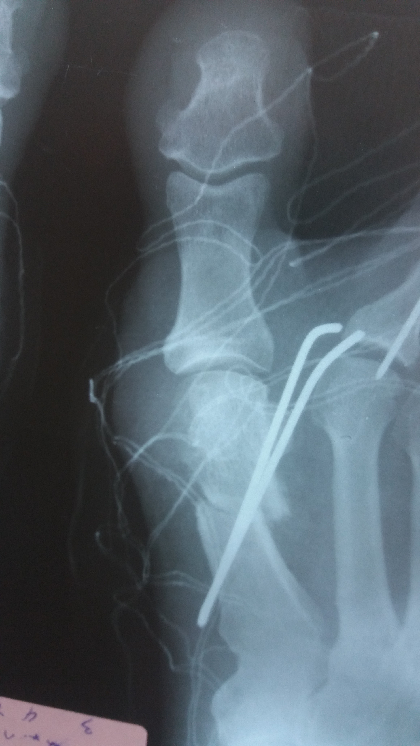 Εικόνα 3B – Διόρθωση , ακτινογραφία μετά το χειρουργείο
Εικόνα 3B – Διόρθωση , ακτινογραφία μετά το χειρουργείο
Τελειώνοντας θα ήθελα να αναφερθώ και σε μία συχνή ερώτηση που οι ασθενείς κάνουν σχετικά με το ποια είναι η καλύτερη εποχή κάποιος να κάνει την συγκεκριμένη εγχείρηση. Η απάντηση είναι ότι δεν υπάρχει ιδανική εποχή ωστόσο από την εμπειρία την οποία διαθέτουμε οι εποχές με υψηλές θερμοκρασίες θα λέγαμε ότι “βολεύουν” καλύτερα διότι διευκολύνουν τους χειρουργημένους ασθενείς στις διάφορες μετεγχειρητικές διαδικασίες.
Ρώσσης Ιουλιανός,
Ορθοπεδικός – Χειρουργός – Αθλητίατρος
Εξειδικευθείς στην χειρουργική του Γόνατος, Ποδός και Ώμου στην Κλινική ATOS KLINIK, Χαϊδελβέργη – Γερμανία
Σκαλτσοδήμου 6 Αγρίνιο, Τηλ. : 2641022242, 6944953136




